你可能听过“走路能降血糖”,但你是否知道,错误的运动方式反而会带来灾难性后果?一位42岁的女性每天坚持快走,却因忽视几个关键细节,最终发展为糖尿病足,不得不接受截肢手术。

很多人以为只要动起来就对身体好,其实不然。对于高血糖人群来说,运动确实有益,但前提是方法得当、准备充分。盲目走路,尤其是赤脚或穿不合脚鞋走路,极易造成足部微创伤。
糖尿病患者的神经感知能力下降,一个小水泡可能毫无知觉,却在几天内演变成严重感染。这位女士正是在脚底磨出小伤口后未及时处理,导致细菌入侵,引发坏疽。

她误以为“坚持就是胜利”,殊不知在血糖控制不佳的情况下,过度运动反而加重组织缺氧。高糖环境本就抑制免疫功能,再加上局部血液循环差,伤口愈合几乎停滞。
很多人不知道,糖尿病足并非突然发生,而是长期忽视足部护理的恶果。每天检查双脚、保持干燥清洁、修剪指甲不过短,这些看似琐碎的小事,其实是预防截肢的第一道防线。
走路本身错的是没有评估自身条件。如果你有周围神经病变或下肢动脉硬化,剧烈行走可能适得其反。应在医生指导下选择适合的运动强度和方式。
足部畸形如锤状趾、鸡眼、胼胝,也是高危因素。这些部位容易受压,形成溃疡。一旦破溃,在高血糖环境下极难愈合,甚至迅速恶化。
别以为只有老年人才需警惕。这位42岁的女性正值壮年,却因多年血糖管理松懈,早早出现并发症。糖尿病年轻化趋势明显,防控不能等“老了再说”。
运动前务必检查鞋子是否合脚、袜子有无缝线凸起。一双专业糖尿病鞋能有效分散压力,减少摩擦。别小看这点细节,它可能是避免截肢的关键一环。
血糖监测不能只看空腹值,餐后两小时和睡前的数据同样重要。波动过大时强行运动,可能诱发低血糖或加重组织损伤。
很多人把“多走路”当作万能解药,却忽略综合管理的重要性。饮食、用药、作息、情绪,每一环都影响血糖稳定。单靠走路,远远不够。
足背动脉搏动减弱是下肢供血不足的信号。若走路时小腿酸胀、休息后缓解,要警惕间歇性跛行,这已是血管病变的表现。
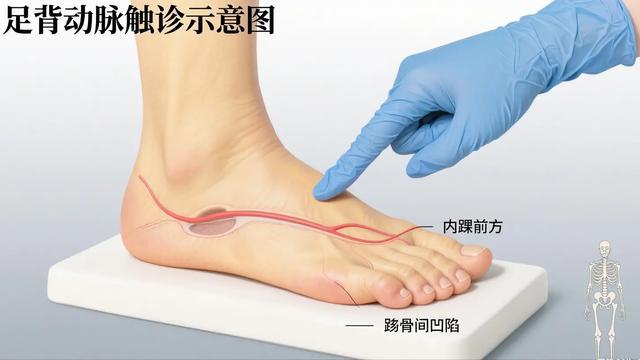
别等到脚麻、发凉、变色才就医。早期筛查包括踝肱指数(ABI)检测、神经传导检查,能提前发现风险。预防远比治疗更容易、更有效。
有些人脚上长了老茧,觉得“皮厚不怕磨”,其实恰恰相反。胼胝下方常隐藏着高压点,极易形成深部溃疡,且不易察觉。
温水洗脚虽舒服,但水温过高会烫伤感觉迟钝的皮肤。建议用手肘试温,或使用温度计,控制在37℃左右最安全。

剪指甲也有讲究。应平直修剪,不要剪太短或修圆角,否则易嵌入皮肤,引发甲沟炎。感染一旦扩散,后果不堪设想。
吸烟会进一步收缩血管,加重下肢缺血。糖尿病患者若同时吸烟,截肢风险成倍增加。戒烟不是选择,而是必须。
别迷信“偏方治糖尿病”。用草药泡脚、贴膏药止痛,可能掩盖病情,延误正规干预。科学认知才是保护自己的最好武器。

走路时间也需合理安排。饭后立即快走可能引起胃部不适;空腹运动又易低血糖。最佳时段是餐后1小时,此时血糖较高,运动更安全。
体重超标者走路时膝关节和足底压力更大,应配合减重计划。必要时可先从水中运动、坐姿操开始,逐步过渡到步行。
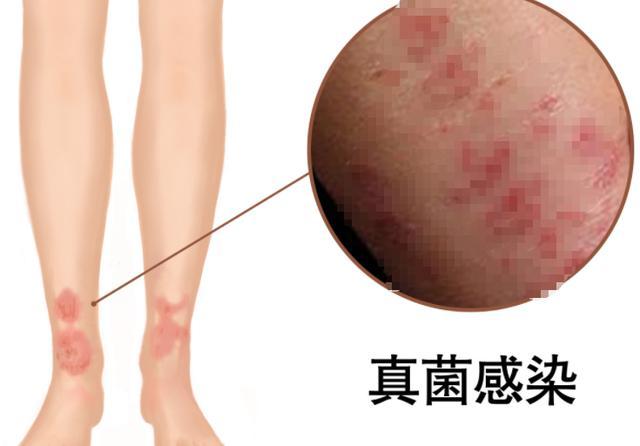
别忽视脚趾间的潮湿。真菌感染在此处滋生,导致皮肤破损,成为细菌入侵门户。每次洗脚后务必彻底擦干,尤其是趾缝。
定期眼科、肾科、足病科随访,是糖尿病管理的标配。并发症往往悄无声息,系统检查才能早发现、早干预。
有人觉得“没症状就没事”,这是最大误区。无痛性溃疡在糖尿病患者中极为常见,等感觉到疼,可能已深达骨髓。
健康教育不是走过场。了解糖尿病足的危险信号——红肿、渗液、异味、发热,哪怕只有一项,也要立即就医。
别把“坚持”等同于“正确”。方向错了,越努力越危险。科学运动的前提是全面评估,而非盲目跟风。
家庭支持也很关键。家人应协助检查患者双脚,提醒用药、监测血糖,共同营造健康生活氛围。
心理调适不可少。长期慢性病易引发焦虑抑郁,影响自我管理。积极心态有助于血糖稳定,降低并发症风险。

预防永远优于治疗。一次疏忽可能换来终身遗憾。花几分钟检查双脚,胜过日后千般后悔。
个体化方案才是王道。别人的经验未必适合你。听从专业指导,结合自身情况,制定安全有效的健康管理计划。
本文健康科普内容的专业知识均参考权威医学资料,真实可靠;部分情节为方便理解已虚构,不对应真实医疗场景或个体案例;本文旨在传播科学的健康理念与知识,不构成任何形式的个体化医疗建议、疾病诊断、治疗方案推荐或用药指导;若您出现身体不适,请务必及时前往正规医疗机构就诊。
[1]中华医学会糖尿病学分会.中国2型糖尿病防治指南(2020年版)[J].中华糖尿病杂志,2021,13(4):315-409.
[2]许樟荣,马玉霞.糖尿病足防治专家共识(2022版)[J].中华内分泌代谢杂志,2022,38(10):853-865.
[3]李光伟,纪立农.糖尿病并发症早期筛查与综合管理策略[J].中国实用内科杂志,2023,43(5):389-394.


